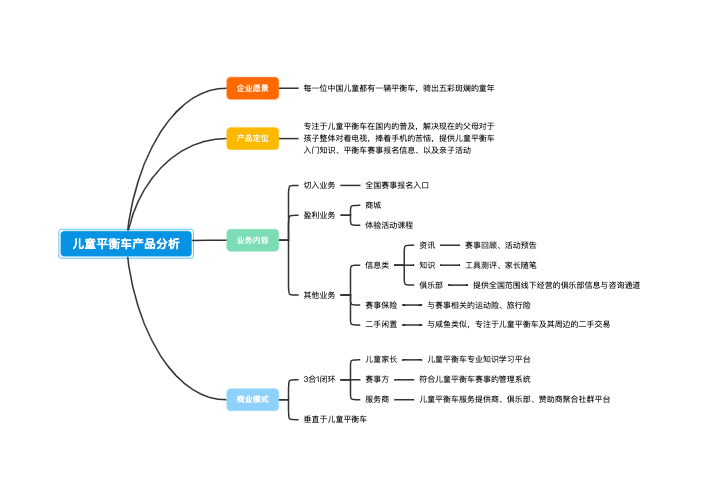
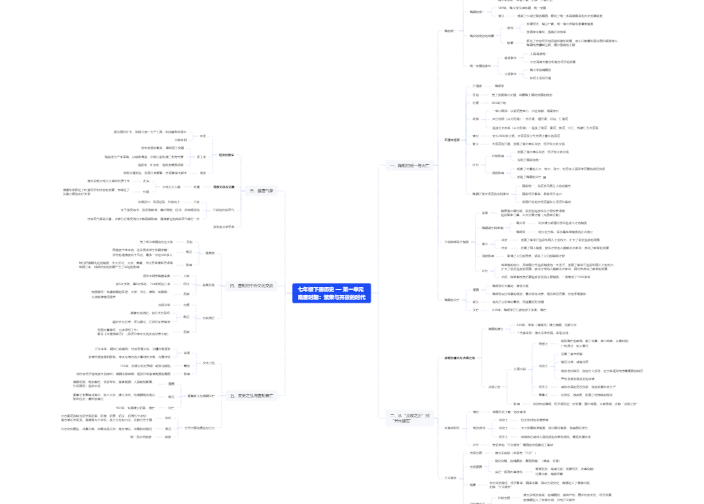
肠梗阻 intestinal obstruction
概念:任何原因引起的肠内容物通过障碍
1)腹痛
2)呕吐
3)腹胀
4)停止肛门排气排便
肠管受压
肠腔堵塞
肠壁病变
发病较机械性肠梗阻为少
由于神经反射或毒素刺激引起肠壁肌功能紊乱,致肠内容物不能正常运行,但无器质性肠腔狭窄
急性弥漫性腹膜炎、腹部大手术、腹膜后血肿
肠蠕动丧失
少见,可见肠功能紊乱和慢性铅中毒所致
由于肠系膜血管栓塞或血栓形成,肠管血运障碍,继而肠麻痹,致肠内容物不能通过
人口老龄化,动脉粥样硬化等疾病增多
容易发展为绞窄性肠梗阻
仅有肠内容物通过受阻,无肠壁血运障碍
肠梗阻发生过程中同时出现肠壁血运障碍,继而可引起肠坏死、穿孔
进入不可逆转的病理过程
十二指肠、空肠
远端回肠
大多在左半结肠,以乙状结肠或乙状结肠与直肠交界处好发
低位肠梗阻
急性/慢性肠梗阻
部分肠内容物仍可通过梗阻部
肠内容物完全不能通过梗阻部
结肠肿瘤引起的肠梗阻,即使早期仅有一端肠腔发生完全闭塞,但由于回盲瓣致使肠内容物不能向小肠反流,使得结肠成为闭袢
膈肌抬高→心肺功能
下腔静脉回流障碍→循环稳定
腹腔内器官灌注压下降→肾、肝、肠损害
蠕动增强
气体:主要是吞咽的气体,其余多为细菌分解产生的气体
液体:消化液
瘪陷、空虚
肠壁肌肉的麻痹
肠壁血液循环障碍
十二指肠第一段梗阻:丢失胃液,发生代谢性低氯碱中毒
多数的小肠梗阻:丢失碱性或中性肠液,发生代谢性酸中毒和低钾血症
不能进食而频繁呕吐
肠内压增高、肠管水肿 → 影响肠黏膜的吸收功能
梗阻以上部位肠壁静脉回流受阻,渗出增多
肠绞窄发生 → 肠壁通透性↑和腹腔渗液
梗阻以上细菌过度繁殖、菌群失调
肠壁血运障碍、肠黏膜屏障破坏 → 细菌移位和毒素吸收
可能发生假膜性肠炎
发展至绞窄性肠梗阻时,肠管坏死或穿孔 → 严重的腹膜炎和全身感染中毒
脱水、血容量减少、电解质紊乱、酸碱失调、感染中毒 → 休克
腹腔间隔室综合征 ACS :肠腔膨胀+腹水形成→腹内压持续增高
肠坏死穿孔,继发急性弥漫性腹膜炎,全身中毒症状尤为严重 → 多器官功能障碍综合征 MODS
由于梗阻以上肠管剧烈蠕动导致
阵发性腹部绞痛
间歇期缩短,甚至演变为持续性剧烈腹痛 —— 警惕绞窄性肠梗阻
麻痹型肠梗阻 —— 腹部胀痛不适,肠鸣音减弱或消失
呕吐出现早、频率高
呕吐物为胃及十二指肠内容物,可含有胆汁
呕吐出现迟、频率低
呕吐物为粪样
结肠梗阻:晚期才呕吐
肠管血运障碍的表现
一般在腹痛后出现
高位梗阻腹胀不明显,低位梗阻腹胀显著、遍及全腹
结肠梗阻:腹周膨胀显著
完全性肠梗阻:停止排便排气
梗阻早期,尤其高位梗阻:仍可能排便排气
绞窄性肠梗阻、肠套叠、肠系膜血管闭塞性疾病:血性或黏液样粪便
脱水、心率加快
体温升高(肠绞窄和肠坏死时明显)
呼吸急促(腹部膨胀严重、绞窄性肠梗阻感染中毒)
有压痛的包块:发生绞窄的肠袢
肿瘤性肠梗阻:有时触及包块
肠腔膨胀积气:叩诊鼓音
机械性肠梗阻可见肠型和蠕动波;肠扭转时腹胀不对称;
麻痹性肠梗阻腹胀均匀(腹部膨隆)
单纯性肠梗阻有轻压痛
绞窄性肠梗阻有固定压痛和腹膜刺激征,压痛包块常为绞窄的肠袢
绞窄性肠梗阻时,移动性浊音阳性
机械性肠梗阻:肠鸣音亢进,有气过水声或金属音
麻痹性肠梗阻:肠鸣音减弱或消失
如触及包块等
1)血红蛋白值、红细胞比容、尿比重升高(缺水和血液浓缩)
2)白细胞计数和中性粒细胞明显增加,多见于绞窄性肠梗阻
3)血气分析和血清学、肌酐测定 → 反映酸碱平衡失调、电解质代谢紊乱、肾功能状况
4)呕吐物和粪便检查,有大量红细胞or隐血阳性 —— 肠管血运障碍
肠梗阻发生4~6h以后,X线检查即显示出肠腔内气体
胃和十二指肠充气扩张,立位可见较大的液平面
左上腹或中上腹偏左可见扩张肠曲,液平面数量少,肠曲粘膜皱襞排列较密集
大部腹腔可见积气扩张的空回肠,肠曲横贯或斜贯腹腔
梗阻近侧的结肠积气扩张,根据回盲瓣关闭情况,小肠扩张或不扩张
卧位:鱼肋骨刺征
诊断更敏感,能发现病因
可显示扩张的肠曲,并可见多个肠腔内气液平面
可发现肠管扩张和积气积液
彩色多普勒超声科直接显示肠系膜血管血栓等病变,可为诊断提供可靠依据
痛吐胀闭四大症状和腹部可见肠型、蠕动波、肠鸣音亢进等
X线检查对诊断有较大帮助
临床多见
腹胀局限于梗阻以上
无阵发性绞痛和肠蠕动亢进等表现,常有肠蠕动减弱或消失、腹胀显著
X线检查显示大肠和小肠全部充气扩张
多有既往手术史
慢性反复发作
发病急骤凶险
常有心血管基础疾病
极为重要,绞窄性肠梗阻预后严重,必须及早手术治疗
发病急骤,持续性
病情发展迅速,早期即休克,抗休克治疗不佳
明显腹膜炎症状:发热、脉速、白细胞↑
腹胀不均匀对称,腹部有局部隆起或有压痛的肿块
呕吐出现早而频繁,呕吐物、胃肠减压抽出液、肛门排出物为血性,腹腔穿刺抽出血性液体
CT检查发现肠壁积气、肠系膜静脉与门静脉内出现气体影,增强扫描发现肠系膜动静脉血栓形成
经过积极的非手术治疗症状体征无明显改善
高位梗阻呕吐早而频繁,腹胀不明显
低位梗阻腹胀明显,呕吐出现晚且次数少
X线、CT检查
是否有排气
X线检查
在临床上粘连性肠梗阻最为常见
机械性肠梗阻的病人应仔细检查可能发生腹外疝的部位
结肠梗阻多为肿瘤所致
新生儿:肠道先天性畸形
老年人:急性肠系膜血管缺血性疾病
治疗原则:矫正因肠梗阻所引起的全身生理紊乱和解除梗阻
胃肠减压
纠正电解质紊乱和酸碱失衡
防止感染和中毒
解痉止痛和镇静等对症治疗
如症状难以缓解或加重,应手术治疗
胃肠减压
低压空气或钡灌肠
经乙状结肠镜插管
腹部按摩
生长抑素:减少胃肠道分泌
口服或胃肠道灌注植物油
水溶性造影剂
症状和体征不见好转或反有加重
出现腹膜刺激征和发热、心动过速、白细胞升高等中毒症状
原则:在最短的手术时间内,以最简单的方法解除梗阻或恢复肠腔的通畅性
解除梗阻、去除病因
各种绞窄性肠梗阻
各种肿瘤
重度粘连
严重的炎症性疾病
先天性肠道畸形引起的肠梗阻
非手术治疗无效的肠梗阻
单纯解除梗阻的手术
肠壁已呈黑色并塌陷
肠管麻痹扩大,失去张力和蠕动能力,对刺激无收缩反应
相应的肠系膜终末小动脉无搏动
肠管肿瘤、炎症性狭窄、局部肠段已失活坏死
切除困难
旷置梗阻部位
难以耐受复杂手术
腹痛
血便
表面光滑的腊肠形肿块
成人常见:肠道肿瘤
早期:灌肠法复位
手法复位
切开外鞘颈部
主张手术治疗